‘หมอสุภัทร’ ชี้ รักษาทุกที่ทันที ทำได้เฉพาะบางโรค หากใช้ครอบจักรวาลอาจสิ้นเปลืองทรัพยากร หัวใจอยู่ที่งบประมาณ และระบบส่งต่อ สอดคล้อง ‘สส.เอกภพ’ มองปม ใบส่งตัว สะท้อนข้อจำกัดการเข้าถึงบริการ แนะลงทุนปฐมภูมิให้เข้มแข็ง ขณะที่ ภาคประชาชน หนุนเพิ่มสิทธิรักษา แต่ต้องแก้ปัญหาโครงสร้างก่อน ไม่เช่นนั้นเสี่ยงใช้ไม่ได้จริง
วันนี้ (9 เม.ย. 69) นพ.สุภัทร ฮาสุวรรณกิจ อดีตผู้อำนวยการโรงพยาบาลสะบ้าย้อย จ.สงขลา และประธานชมรมแพทย์ชนบท ให้ความเห็นกับ The Active ต่อคำแถลงนโยบายของรัฐบาล โดยเฉพาะประเด็น การพัฒนาระบบประกันสุขภาพของคนไทยให้สามารถรักษาทุกที่ได้ทันที ว่าแม้แนวคิดเพิ่มความสะดวกในการเข้าถึงบริการจะเป็นเรื่องสำคัญ แต่หากออกแบบโดยไม่คำนึงถึงโครงสร้างระบบสุขภาพ อาจทำให้เกิดการใช้ทรัพยากรเกินจำเป็น และกระทบต่อหลักการสำคัญของระบบบริการปฐมภูมิ
โดยปัญหาหลายส่วนที่เกิดขึ้นในระบบสุขภาพช่วง 3–4 ปีที่ผ่านมา มีความเชื่อมโยงกับการตีความ นโยบายรักษาทุกที่ ที่ทำให้รูปแบบการเข้ารับบริการเบี่ยงเบนจากแนวคิดการดูแลสุขภาพแบบองค์รวม ซึ่งควรเริ่มจากการดูแลใกล้บ้านและเน้นการป้องกันโรค
“รักษาทุกที่” ทำได้เฉพาะบางโรค หากใช้ครอบจักรวาลอาจสิ้นเปลืองทรัพยากร
นพ.สุภัทร อธิบายว่า การเปิดโอกาสให้ผู้ป่วยเข้ารับบริการในสถานพยาบาลที่มีความเชี่ยวชาญเฉพาะทาง เป็นสิ่งที่เหมาะสมในบางกรณี เช่น โรคมะเร็ง โรคหัวใจ หรืออุบัติเหตุรุนแรง ซึ่งต้องใช้เทคโนโลยีและบุคลากรเฉพาะทาง

อย่างไรก็ตาม หากขยายแนวคิดรักษาทุกที่ ไปใช้กับโรคทั่วไปทั้งหมด อาจทำให้ระบบสุขภาพต้องแบกรับภาระค่าใช้จ่ายที่เพิ่มขึ้นโดยไม่จำเป็น และทำให้การดูแลสุขภาพเชิงป้องกันถูกลดความสำคัญลง
“ระบบสุขภาพที่ดีต้องมีความสมดุลระหว่างการรักษาและการส่งเสริมป้องกันโรค หากเน้นการรักษาอย่างเดียว จะทำให้ค่าใช้จ่ายเพิ่มขึ้น และอาจนำไปสู่วิกฤตทางการเงินของระบบสุขภาพ”
นพ.สุภัทร ฮาสุวรรณกิจ
ตั้งคำถามรัฐตามจ่ายอย่างไร ? หากเปิดให้รักษาข้ามพื้นที่จริง
นพ.สุภัทร ยังตั้งข้อสังเกตว่า ประเด็นสำคัญของ นโยบายรักษาทุกที่ทันที อยู่ที่ระบบบริหารจัดการงบประมาณและกลไกการจ่ายเงินให้หน่วยบริการ ยกตัวอย่างกรณีผู้ป่วยโรคเรื้อรังที่รักษาอยู่ในโรงพยาบาลชุมชน แต่ต้องการเปลี่ยนไปใช้บริการโรงพยาบาลศูนย์ หรือโรงพยาบาลมหาวิทยาลัย หากเปิดให้ทำได้ทันที รัฐจะต้องมีระบบชดเชยค่าใช้จ่ายที่ชัดเจน เพื่อไม่ให้ภาระตกอยู่กับหน่วยบริการปลายทาง
ทั้งนี้หากไม่มีระบบบริหารจัดการหลังบ้านที่ชัดเจน นโยบายอาจกลายเป็นเพียงวาทกรรมที่ไม่สามารถปฏิบัติได้จริง
“หัวใจสำคัญคือรัฐบาลต้องตอบให้ได้ว่าจะนำงบประมาณจากที่ใดมาสนับสนุนการรักษาข้ามพื้นที่ และจะบริหารการจ่ายเงินอย่างไรให้ระบบเดินได้จริง”
นพ.สุภัทร ฮาสุวรรณกิจ
หนุนพัฒนาฐานข้อมูลสุขภาพ แต่ชี้เป็นเพียงส่วนหนึ่งของระบบส่งต่อ
นพ.สุภัทร ยังระบุอีกว่า การพัฒนาฐานข้อมูลสุขภาพและการเชื่อมโยงประวัติการรักษา เป็นสิ่งจำเป็นและควรดำเนินการอยู่แล้ว เพราะจะช่วยให้ระบบส่งต่อมีประสิทธิภาพมากขึ้น
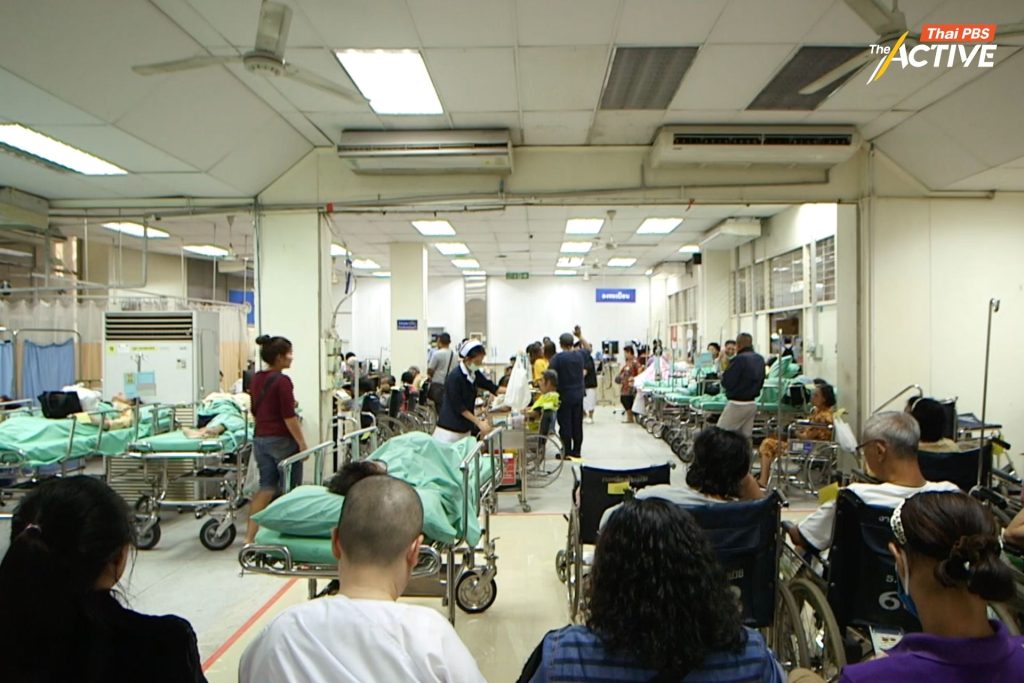
อย่างไรก็ตาม เขาเห็นว่าเทคโนโลยีเพียงอย่างเดียวไม่เพียงพอ หากไม่มีการวางแผนกำลังคน งบประมาณ และโครงสร้างบริการให้เหมาะสม
“ระบบข้อมูลเป็นเพียงเครื่องมือสนับสนุน แต่สิ่งสำคัญคือการจัดระบบบริการให้สมดุล เพื่อไม่ให้เกิดการใช้ทรัพยากรเกินจำเป็น”
นพ.สุภัทร ฮาสุวรรณกิจ
เสนอเสริมศักยภาพโรงพยาบาลใกล้บ้าน ลดเหลื่อมล้ำระหว่าง รพ.ใหญ่-เล็ก
ในมุมมองของ นพ.สุภัทร ยังมองว่า นโยบายสาธารณสุขที่สอดคล้องกับสถานการณ์ปัจจุบัน ควรมุ่งพัฒนาศักยภาพหน่วยบริการปฐมภูมิและโรงพยาบาลใกล้บ้านให้สามารถดูแลผู้ป่วยได้มากขึ้น แนวทางดังกล่าวจะช่วยลดความเหลื่อมล้ำด้านคุณภาพบริการระหว่างโรงพยาบาลขนาดใหญ่และโรงพยาบาลชุมชน รวมถึงลดความแออัดในโรงพยาบาลศูนย์
“สิ่งที่ควรทำคือทำให้โรงพยาบาลใกล้บ้านมีศักยภาพเพียงพอ เมื่อดูแลไม่ได้จริงจึงค่อยส่งต่อ เพื่อให้ระบบทำงานอย่างมีประสิทธิภาพ”
นพ.สุภัทร ฮาสุวรรณกิจ
หากผลักดันนโยบายรักษาทุกที่โดยไม่เพิ่มทรัพยากร อาจทำให้โรงพยาบาลขนาดใหญ่เผชิญความแออัดมากขึ้น และทำให้บุคลากรทางการแพทย์ต้องทำงานหนักเกินกำลัง
นพ.สุภัทร สรุปว่า นโยบายรักษาทุกที่ทันที ควรดำเนินการควบคู่กับการพัฒนาระบบบริการปฐมภูมิ การจัดสรรงบประมาณอย่างเหมาะสม และการออกแบบระบบส่งต่อที่มีประสิทธิภาพ เพื่อให้การเพิ่มการเข้าถึงบริการไม่กระทบต่อเสถียรภาพทางการเงินของระบบสุขภาพในระยะยาว และยังคงรักษาหลักการสำคัญของระบบหลักประกันสุขภาพที่เน้นการดูแลประชาชนอย่างทั่วถึงและยั่งยืน
“รักษาทุกที่” ยังไม่เกิดจริง เหตุระบบยังยึดลำดับบริการ
ยังมีอีกมุมมองจาก เอกภพ สิทธิวรรณธนะ สส.บัญชีรายชื่อ พรรคประชาชน ที่ตั้งข้อสังเกตต่อนโยบายรักษาทุกที่ ว่าแม้เป็นแนวคิดที่ประชาชนคาดหวัง แต่ในทางปฏิบัติยังมีข้อจำกัดเชิงระบบ ทั้งเงื่อนไขการเข้าถึง การบริหารงบประมาณ และความพร้อมของหน่วยบริการปฐมภูมิ ซึ่งหากไม่ออกแบบให้รอบคอบ อาจทำให้เกิดความแออัดในโรงพยาบาลขนาดใหญ่ และเพิ่มต้นทุนระบบสุขภาพโดยไม่จำเป็น
เขาเสนอว่า รัฐควรเร่งแก้ปัญหาโครงสร้างพื้นฐานของระบบบริการสุขภาพ โดยเฉพาะการเสริมศักยภาพหน่วยบริการใกล้บ้านให้มีคุณภาพและได้รับงบประมาณเพียงพอ เพื่อให้ประชาชนเกิดความเชื่อมั่นและสามารถรักษาได้จริงในระดับปฐมภูมิ

แม้นโยบายรักษาทุกที่ จะสื่อสารว่าเปิดโอกาสให้ประชาชนเข้ารับบริการได้อย่างอิสระ แต่ในทางปฏิบัติยังคงมีเงื่อนไขของระบบเครือข่ายบริการสุขภาพ โดยเฉพาะการกำหนดลำดับการเข้ารับบริการตั้งแต่ระดับปฐมภูมิ ทุติยภูมิ และตติยภูมิ
กลไกดังกล่าวมีเป้าหมายเพื่อควบคุมประสิทธิภาพการใช้ทรัพยากร เนื่องจากการรักษาโรคเดียวกันในโรงพยาบาลระดับตติยภูมิจะมีต้นทุนสูงกว่า หากไม่มีการคัดกรองผ่านหน่วยบริการใกล้บ้าน อาจทำให้ค่าใช้จ่ายของระบบเพิ่มขึ้นอย่างรวดเร็ว
“ระบบพยายามกำกับให้ประชาชนใช้บริการตามลำดับ เพราะถ้าทุกคนไปโรงพยาบาลขนาดใหญ่ทันที ต้นทุนจะสูงขึ้น และทำให้การใช้งบประมาณไม่มีประสิทธิภาพ”
เอกภพ สิทธิวรรณธนะ
เอกภพ ยังมองว่า โครงสร้างดังกล่าวทำให้คำว่า รักษาทุกที่ ยังไม่สามารถเกิดขึ้นได้จริงในความรู้สึกของประชาชน เพราะยังมีข้อจำกัดในการเลือกสถานพยาบาล
เสี่ยงแออัด รพ.ใหญ่ กระทบคุณภาพบริการทั้งระบบ
เอกภพ ยังประเมินว่า หากเปิดให้เข้ารับบริการได้ทุกแห่งโดยไม่มีมาตรการรองรับ อาจทำให้ประชาชนจำนวนมากเลือกไปรักษาในโรงพยาบาลที่มีชื่อเสียงหรือมีความเชี่ยวชาญเฉพาะทาง ส่งผลให้เกิดปัญหาความแออัด เมื่อปริมาณผู้ป่วยเพิ่มขึ้นเกินศักยภาพ อาจกระทบต่อคุณภาพการรักษา แม้แต่ในโรงพยาบาลที่มีมาตรฐานสูง
“เมื่อคนอยากไปในที่ที่เชื่อมั่น ก็จะเกิดปัญหาคิวและความแออัด สุดท้ายคุณภาพอาจลดลง แม้ในโรงพยาบาลที่ควรจะมีคุณภาพดีที่สุด”
เอกภพ สิทธิวรรณธนะ
ทั้งนี้หากไม่มีการกระจายศักยภาพของบริการให้ครอบคลุมในทุกระดับ อาจทำให้ทั้งระบบคุณภาพลดลง ไม่ใช่เฉพาะหน่วยบริการขนาดเล็ก
ชี้ต้นทุนเพิ่มทั้งรัฐและประชาชน เสี่ยงตรวจซ้ำซ้อน
อีกประเด็นที่ เอกภพ กังวล คือ ต้นทุนที่อาจเพิ่มขึ้นทั้งฝั่งภาครัฐและประชาชน หากเกิดการใช้บริการข้ามพื้นที่โดยไม่มีระบบข้อมูลที่เชื่อมโยงอย่างมีประสิทธิภาพ
ต้นทุนในระดับรัฐอาจเพิ่มขึ้นจากค่าใช้จ่ายในการรักษาในสถานพยาบาลเฉพาะทาง ขณะที่ประชาชนอาจมีภาระค่าเดินทางหรือค่าใช้จ่ายอื่นเพิ่มเติมจากการเลือกไปรักษาในโรงพยาบาลที่เชื่อมั่น
นอกจากนี้ หากระบบข้อมูลสุขภาพยังไม่เชื่อมโยงกันอย่างสมบูรณ์ อาจเกิดปัญหาการตรวจซ้ำซ้อน หรือการเข้ารับบริการหลายแห่งโดยไม่จำเป็น ส่งผลให้เกิดการใช้ทรัพยากรทางการแพทย์และงบประมาณอย่างไม่มีประสิทธิภาพ
ปม “ใบส่งตัว” สะท้อนข้อจำกัดการเข้าถึงบริการ
เอกภพ ยังระบุถึงหนึ่งในประเด็นที่ประชาชนร้องเรียนจำนวนมาก คือข้อจำกัดเกี่ยวกับ ใบส่งตัว ซึ่งสะท้อนว่านโยบายรักษาทุกที่ยังไม่สามารถเกิดขึ้นจริงได้อย่างเต็มที่ หากรัฐบาลต้องการให้ประชาชนได้รับประโยชน์จากนโยบายดังกล่าวอย่างแท้จริง จำเป็นต้องแก้ปัญหาเชิงระบบ โดยเฉพาะการเพิ่มศักยภาพหน่วยบริการปฐมภูมิให้สามารถรักษาโรคได้มากขึ้น

“ต้องกลับมาทำเรื่องพื้นฐานก่อน ทั้งงบประมาณที่เพียงพอ และการเสริมศักยภาพหน่วยบริการใกล้บ้าน เพื่อให้รักษาได้เองมากขึ้น”
เอกภพ สิทธิวรรณธนะ
เขายังชี้ว่า โครงสร้างการจ่ายเงินในปัจจุบันอาจไม่สร้างแรงจูงใจเพียงพอให้หน่วยบริการปฐมภูมิพัฒนาศักยภาพ ส่งผลให้เกิดคอขวดในการส่งต่อผู้ป่วย และภาระอาจตกอยู่กับประชาชนที่ต้องจ่ายเงินเองในบางกรณี
เห็นด้วย “พยาบาลอาสา” แต่ต้องชัดบทบาท ไม่ซ้ำระบบเดิม
สำหรับ นโยบายพยาบาลอาสา ในชุมชน เอกภพ เห็นว่าเป็นแนวคิดที่มาถูกทาง เพราะสะท้อนการให้ความสำคัญกับบริการสุขภาพระดับชุมชน ซึ่งสอดคล้องกับแนวคิดการดูแลระยะยาว (long-term care) แต่ก็ได้เสนอว่ารายละเอียดของนโยบายควรมีความชัดเจนมากขึ้น เพื่อป้องกันความซ้ำซ้อนกับระบบผู้ดูแลผู้สูงอายุ (caregiver) ที่มีอยู่แล้ว
“การลงทุนกับกำลังคนในชุมชนเป็นเรื่องดี แต่ยังต้องออกแบบรายละเอียดเพิ่มเติม เพื่อให้ระบบทำงานสอดคล้องกัน”
เอกภพ สิทธิวรรณธนะ
แนะรัฐลงทุนโครงสร้างพื้นฐานระบบสุขภาพ เพื่อให้ “รักษาทุกที่” เกิดจริง
เอกภพ ย้ำด้วยว่า หากรัฐบาลต้องการผลักดันนโยบายรักษาทุกที่ให้เกิดขึ้นจริง จำเป็นต้องลงทุนกับระบบบริการปฐมภูมิ เพิ่มงบประมาณอย่างเพียงพอ และสร้างแรงจูงใจให้หน่วยบริการทุกระดับพัฒนาคุณภาพอย่างเท่าเทียม
รวมถึงพัฒนาระบบข้อมูลสุขภาพที่เชื่อมโยงกันอย่างมีประสิทธิภาพ เพื่อลดความซ้ำซ้อนของการรักษา และควบคุมต้นทุนในระยะยาว โดยประเด็นเหล่านี้จะเป็นส่วนหนึ่งของการอภิปรายในรัฐสภาเกี่ยวกับนโยบายรัฐบาลด้านสาธารณสุขในช่วงวันที่ 9–10 เมษายนนี้
หนุนเพิ่มสิทธิรักษา แต่ต้องแก้ปัญหาโครงสร้างก่อน ไม่เช่นนั้นเสี่ยงใช้ไม่ได้จริง
ขณะที่ความเห็นของ สมชาย กระจ่างแสง ตัวแทนกลุ่มคนรักหลักประกันสุขภาพ ก็มองว่า นโยบายเพิ่มสิทธิการเข้าถึงบริการรักษาพยาบาลของรัฐบาล โดยหลักการแล้วการเพิ่มความสะดวกให้ประชาชนสามารถเข้ารับบริการได้ง่ายขึ้นถือเป็นแนวคิดที่ดี แต่การดำเนินนโยบายรักษาทุกที่ทันที จำเป็นต้องคำนึงถึงข้อจำกัดของระบบบริการสุขภาพ โดยเฉพาะความพร้อมของหน่วยบริการและระบบส่งต่อ

โดยย้ำถึงจุดยืนของภาคประชาชนย่อมสนับสนุนมาตรการที่ช่วยให้ประชาชนเข้าถึงการรักษาได้สะดวกขึ้น เช่น แนวคิดบัตรใบเดียวใช้รักษาได้หลายแห่ง เพราะช่วยลดข้อจำกัดในการเข้ารับบริการ หากหน่วยบริการเดิมมีปัญหาความแออัด หรือคุณภาพบริการไม่สม่ำเสมอ ผู้ป่วยก็สามารถเปลี่ยนสถานพยาบาลได้โดยไม่ต้องรอหรือทนอยู่กับข้อจำกัดเดิม
อย่างไรก็ตามยังตั้งข้อสังเกตว่า การดำเนินนโยบายรักษาทุกที่ ในช่วงที่ผ่านมา โดยเฉพาะในพื้นที่กรุงเทพมหานคร ยังประสบปัญหาในทางปฏิบัติ เนื่องจากเกิดการกระจุกตัวของผู้ป่วยในบางหน่วยบริการ ขณะที่บางแห่งยังไม่สามารถปรับตัวรองรับระบบใหม่ได้เต็มที่ ทำให้ในหลายกรณียังคงต้องใช้ใบส่งตัวเหมือนเดิม ส่งผลให้ประชาชนเกิดความสับสนว่าตกลงแล้วสามารถใช้สิทธิได้จริงเพียงใด
ชี้คำว่า “ทันที” เป็นเพียงการสื่อสารนโยบาย แต่สาระสำคัญยังเหมือนเดิม
สมชาย ยังชี้ไปที่คำว่า “ทันที” ในชื่อของนโยบาย เป็นลักษณะของการสื่อสารเชิงนโยบายมากกว่าการเปลี่ยนแปลงสาระสำคัญของระบบ เนื่องจากแนวคิดการรักษาได้หลายแห่งเริ่มดำเนินการมาระยะหนึ่งแล้วในรูปแบบโครงการนำร่องในบางจังหวัด ก่อนขยายเพิ่มเติมในระยะต่อมา
เขาเห็นว่า หากยังไม่สามารถแก้ไขปัญหาเดิม เช่น ระบบส่งต่อหรือความพร้อมของหน่วยบริการได้ การประกาศนโยบายเพิ่มเติมอาจไม่ทำให้สถานการณ์เปลี่ยนแปลงอย่างมีนัยสำคัญ และอาจทำให้หน่วยบริการบางแห่งไม่สามารถปฏิบัติตามนโยบายได้จริง
“หากปัญหาเชิงระบบยังไม่ได้รับการแก้ไข หน่วยบริการอาจยังจำเป็นต้องใช้ใบส่งตัวเหมือนเดิม และผู้ที่ได้รับผลกระทบที่สุดจะเป็นประชาชน เพราะเข้าใจว่าสามารถไปรักษาที่ไหนก็ได้ แต่ในทางปฏิบัติกลับยังติดเงื่อนไขเดิม”
สมชาย กระจ่างแสง
ตัวแทนกลุ่มคนรักหลักประกันสุขภาพ บอกอีกว่า ระบบบริการสุขภาพถูกออกแบบให้หน่วยบริการแต่ละระดับมีบทบาทแตกต่างกันตามความซับซ้อนของโรค หากเปิดให้ผู้ป่วยเลือกใช้บริการได้ทุกแห่งโดยไม่มีการออกแบบระบบรองรับ อาจทำให้ผู้ป่วยจำนวนมากไปรวมตัวกันในโรงพยาบาลขนาดใหญ่
โดยอธิบายว่า กรณีโรคร้ายแรง เช่น มะเร็ง หรือโรคที่ต้องใช้ผู้เชี่ยวชาญเฉพาะทาง การเลือกเข้ารับบริการในโรงพยาบาลเฉพาะทางถือเป็นเรื่องเหมาะสม แต่หากเป็นอาการทั่วไป เช่น ไข้ ปวดศีรษะ หรือโรคพื้นฐาน หากผู้ป่วยจำนวนมากเลือกไปโรงพยาบาลศูนย์หรือโรงเรียนแพทย์ อาจทำให้เกิดความแออัดและส่งผลต่อประสิทธิภาพของระบบโดยรวม
“จำเป็นต้องออกแบบระบบให้เหมาะสม เพราะศักยภาพของโรงพยาบาลแต่ละระดับไม่เท่ากัน หากไม่มีการบริหารจัดการที่ดี อาจทำให้เกิดการกระจุกตัวของผู้ป่วย”
สมชาย กระจ่างแสง
แนะรัฐแก้ปัญหาเชิงโครงสร้าง โดยเฉพาะในพื้นที่ กทม.
สมชาย ยังเสนอว่า ก่อนผลักดันนโยบายเพิ่มเติม รัฐควรวิเคราะห์ปัญหาเชิงลึกในพื้นที่ที่ยังมีอุปสรรค โดยเฉพาะกรุงเทพมหานคร ซึ่งมีความซับซ้อนของโครงสร้างหน่วยบริการมากกว่าพื้นที่อื่น
เขาเสนอให้พิจารณาเพิ่มบทบาทศูนย์บริการสาธารณสุข และพัฒนาเครือข่ายโรงพยาบาลรองรับการส่งต่อ รวมถึงพิจารณาการเพิ่มหน่วยบริการในจุดที่มีความต้องการสูง เพื่อให้ระบบสามารถรองรับผู้ป่วยได้อย่างสมดุลในระยะยาว
“ประเด็นสำคัญไม่ใช่เพียงการประกาศให้รักษาได้ทุกที่ แต่เป็นการปฏิรูประบบบริการสุขภาพให้มีความพร้อมรองรับการเปลี่ยนแปลง”
สมชาย กระจ่างแสง
หนุนปรับประกันสังคมรองรับแรงงานนอกระบบ ชี้ควรเน้นมาตรา 40
ในประเด็นการปรับปรุงกฎหมายประกันสังคมเพื่อรองรับรูปแบบการจ้างงานใหม่ สมชาย เห็นว่าเป็นแนวทางที่เหมาะสม โดยเฉพาะแรงงานนอกระบบหรือแรงงานแพลตฟอร์ม
เขาเสนอว่าควรพิจารณาการปรับปรุงมาตรา 40 เพื่อให้แรงงานนอกระบบได้รับความคุ้มครองที่ครอบคลุมมากขึ้น โดยเฉพาะสิทธิประโยชน์ด้านรายได้ทดแทนในกรณีเจ็บป่วยหรือไม่สามารถทำงานได้ โดยเน้นย้ำว่า ประเด็นดังกล่าวเป็นเรื่องสวัสดิการแรงงาน ซึ่งแยกจากระบบหลักประกันสุขภาพโดยตรง
ชี้งานป้องกันโรคต้องเชิงรุก ลงถึงระดับครอบครัวและชุมชน
สมชาย ย้ำถึงการสร้างสมดุลระหว่างการรักษาและการป้องกันโรคเป็นแนวทางสำคัญของระบบสุขภาพที่ยั่งยืน แต่ไม่ควรมองการป้องกันโรคเพียงในมิติของการลดค่าใช้จ่ายของรัฐ
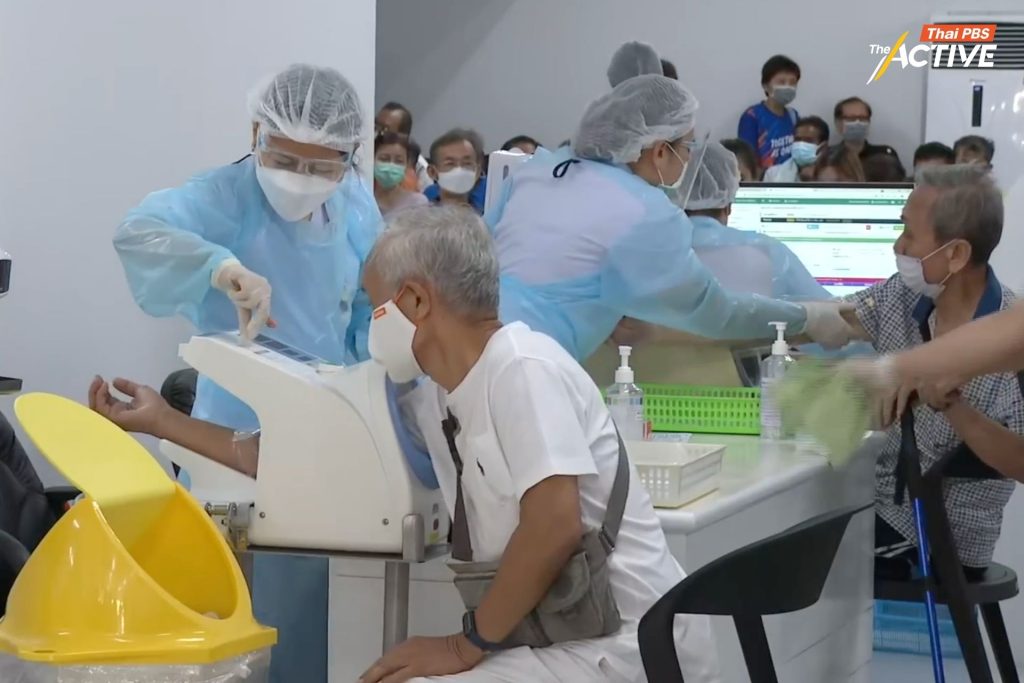
เขาเห็นว่า การป้องกันโรคควรมุ่งเน้นการทำงานเชิงรุก เช่น การลงพื้นที่ชุมชน การตรวจสุขภาพ การติดตามกลุ่มเสี่ยง และการทำงานในรูปแบบเวชศาสตร์ครอบครัว เพื่อป้องกันไม่ให้ประชาชนเจ็บป่วยรุนแรงในระยะยาว
ปัจจุบัน งานส่งเสริมป้องกันโรคส่วนหนึ่งยังผูกอยู่กับบริการรักษาในสถานพยาบาล ทำให้ประชาชนที่ไม่ได้มารับบริการอาจไม่ได้รับการคัดกรองหรือคำแนะนำด้านสุขภาพอย่างเพียงพอ
“ควรเพิ่มการทำงานเชิงรุก ลงไปถึงครอบครัวและชุมชน เพื่อให้ประชาชนมีสุขภาพดีตั้งแต่ต้นทาง”
สมชาย กระจ่างแสง
มองงบฯ เหมาจ่ายรายหัวช่วยรองรับผู้ป่วย แม้เศรษฐกิจทำคนย้ายจากเอกชนสู่รัฐ
สมชาย ยังย้ำด้วยว่า ระบบหลักประกันสุขภาพของไทยถูกออกแบบโดยใช้หลักเหมาจ่ายรายหัว ซึ่งช่วยให้กองทุนสามารถรองรับจำนวนผู้ป่วยได้ในระดับหนึ่ง แม้ประชาชนบางส่วนอาจย้ายจากโรงพยาบาลเอกชนมาใช้บริการภาครัฐมากขึ้นในช่วงเศรษฐกิจชะลอตัว
โดยระบบกองทุนต่าง ๆ ไม่ว่าจะเป็นหลักประกันสุขภาพแห่งชาติ ประกันสังคม หรือสวัสดิการข้าราชการ ต่างยึดหลัก “เฉลี่ยทุกข์เฉลี่ยสุข” คือการกระจายความเสี่ยงของค่าใช้จ่ายด้านสุขภาพในประชากรจำนวนมาก
อย่างไรก็ตาม หากเกิดวิกฤตสุขภาพขนาดใหญ่ที่ทำให้ประชาชนจำนวนมากเจ็บป่วยพร้อมกัน หรือมีค่าใช้จ่ายด้านการรักษาสูงผิดปกติ ระบบอาจต้องได้รับการสนับสนุนงบประมาณเพิ่มเติม
เสนอรัฐลดความเหลื่อมล้ำ 3 กองทุนสุขภาพ สร้างความยั่งยืนระยะยาว
สำหรับความท้าทายสำคัญของระบบสุขภาพไทย คือ การมี 3 กองทุนหลัก ที่มีสิทธิประโยชน์และระดับการใช้จ่ายแตกต่างกัน สมชาย จึงเสนอให้ภาครัฐพิจารณาลดความเหลื่อมล้ำระหว่างกองทุน โดยพัฒนาสิทธิประโยชน์ให้มีความใกล้เคียงกัน และควบคุมการใช้จ่ายไม่ให้แตกต่างกันมากเกินไป เพื่อให้ระบบมีความเป็นธรรมและใช้ทรัพยากรอย่างคุ้มค่า
นอกจากนี้ เขาย้ำว่า ระบบหลักประกันสุขภาพควรทำหน้าที่เป็น “ตาข่ายรองรับ” สำหรับประชาชน โดยเฉพาะในช่วงเศรษฐกิจผันผวน เพื่อให้ทุกคนสามารถเข้าถึงบริการรักษาพยาบาลได้โดยไม่เผชิญภาระค่าใช้จ่ายที่เกินกำลัง
“รัฐควรทำให้ระบบมีความเข้มแข็ง และลดความเหลื่อมล้ำระหว่างกองทุน เพื่อให้ระบบสุขภาพสามารถรองรับประชาชนได้อย่างยั่งยืนในระยะยาว”
สมชาย กระจ่างแสง
จับตาผลกระทบเศรษฐกิจ คนไข้ไหลกลับสู่ รพ.รัฐ
สำหรับประเด็น ผลกระทบเศรษฐกิจ คนไข้ไหลกลับสู่ รพ.รัฐ ต้องวางแผนรับมืออย่างไรนั้น สส.เอกภพ เห็นด้วย ว่าภาวะเศรษฐกิจที่ชะลอตัวอาจทำให้ประชาชนบางส่วนที่เคยใช้บริการโรงพยาบาลเอกชน หันกลับมาใช้บริการในระบบภาครัฐหรือสิทธิประกันสังคมมากขึ้น เพื่อลดภาระค่าใช้จ่าย
แนวโน้มดังกล่าวอาจเพิ่มภาระให้โรงพยาบาลรัฐ ขณะเดียวกันบางแห่งเริ่มเปิดบริการคลินิกพิเศษหรือคลินิกพรีเมียม ซึ่งอาจช่วยเพิ่มรายได้ให้หน่วยบริการ แต่ควรจับตาผลกระทบต่อผู้ใช้สิทธิหลักประกันสุขภาพ เนื่องจากทรัพยากรทางการแพทย์มีจำกัด
“ต้องระวังว่าการจัดบริการพรีเมียมอาจใช้ทรัพยากรเดียวกับระบบปกติ หากบริหารไม่ดี ผู้ใช้สิทธิบัตรทองอาจได้รับบริการช้าลง”
เอกภพ สิทธิวรรณธนะ
เช่นเดียวกับ นพ.สุภัทร ก็แสดงความกังวลต่อแนวโน้มที่ผู้ป่วยบางส่วนอาจย้ายจากโรงพยาบาลเอกชนกลับมาใช้บริการในระบบภาครัฐ เนื่องจากภาวะเศรษฐกิจที่ชะลอตัว
สถานการณ์ดังกล่าวอาจทำให้ปริมาณผู้ป่วยในระบบหลักประกันสุขภาพเพิ่มขึ้นอย่างรวดเร็ว หากไม่มีการเพิ่มงบประมาณและกำลังคนให้เพียงพอ อาจส่งผลกระทบต่อคุณภาพบริการ และเพิ่มความเสี่ยงต่อภาวะหมดไฟของบุคลากรทางการแพทย์
“ข้อเสนอระยะสั้นคือรัฐบาลต้องจัดสรรงบประมาณให้เพียงพอกับปริมาณงานที่เพิ่มขึ้น เพื่อให้หน่วยบริการสามารถดูแลผู้ป่วยได้ตามมาตรฐาน และลดภาระงานที่หนักเกินไปของบุคลากร”
นพ.สุภัทร ฮาสุวรรณกิจ

